Пневмония
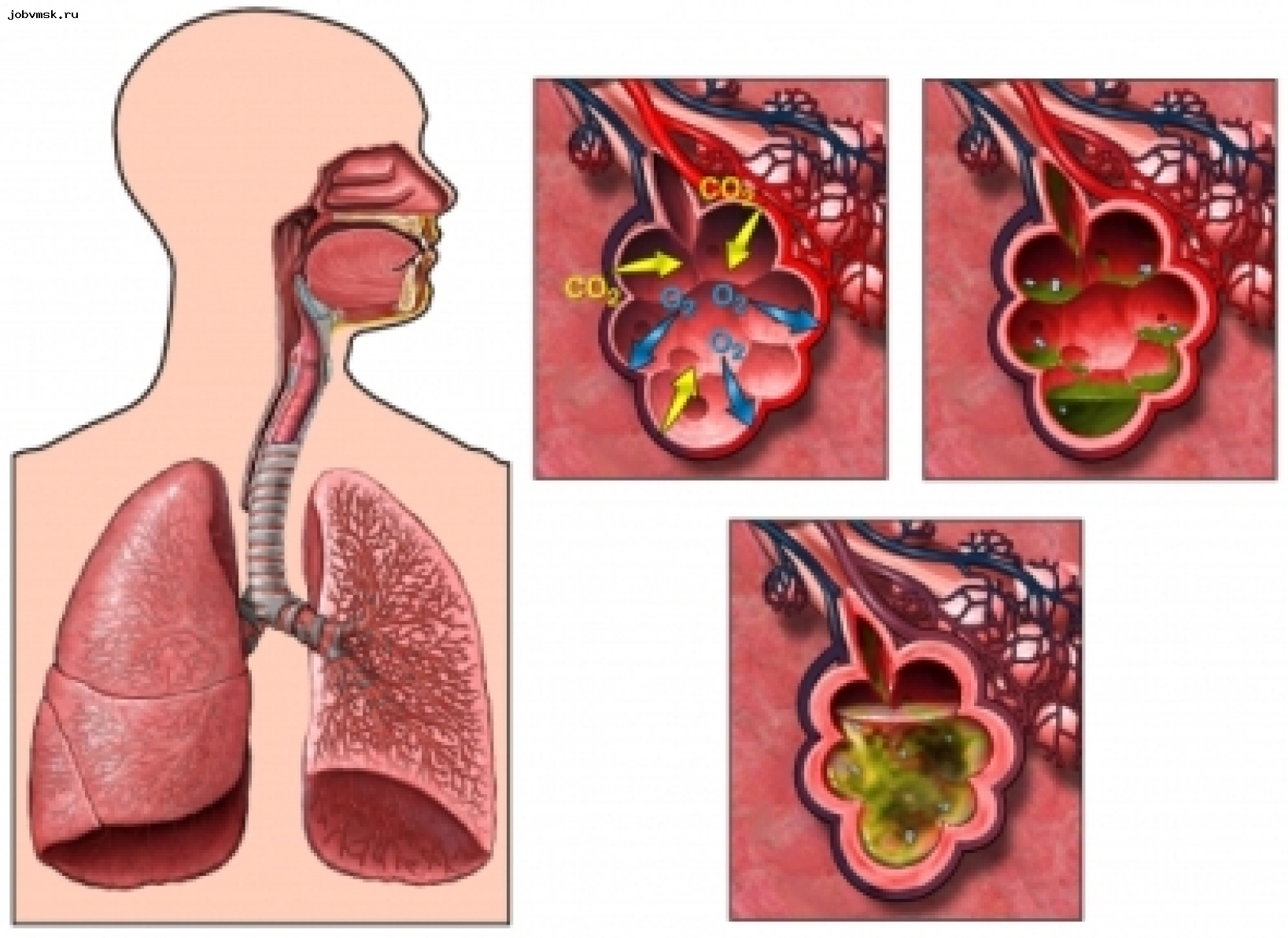 Пневмония – острое инфекционное воспаление нижних дыхательных путей с обязательным вовлечением в данный процесс легочной ткани.
Пневмония – острое инфекционное воспаление нижних дыхательных путей с обязательным вовлечением в данный процесс легочной ткани.
Причины развития пневмонии
Пневмония это, прежде всего, бактериальное заболевание. Основные возбудители пневмонии: пневмококк, стафилококк и другие вирусные инфекции.
Они вызывают воспаление верхних дыхательных путей и обеспечивают «комфортные условия» для развития бактерий и дальнейшей пневмонии.
Факторы риска, повышающие вероятность развития пневмонии:
1.Заболевания внутренних органов, в первую очередь, почек, сердца, легких, в стадии декомпенсации.
2. Иммунодефицит.
3. Онкологические заболевания.
4. Проведение искусственной вентиляции легких.
5. Заболевания центральной нервной системы, в том числе эпилепсия.
6. Возраст старше 60 лет.
7. Проведение общего наркоза.
Симптомы пневмонии
Основные симптомы пневмонии – лихорадка с подъемом температуры до 38-39.5 градусов, кашель чаще с отхождением обильной мокроты, одышка при физической нагрузке и в покое. Иногда больные могут ощущать неприятные ощущения или боль в груди.
Все больные пневмонией отмечают общую слабость, снижение работоспособности, быструю утомляемость, потливость, нарушение сна, снижение аппетита.
Лечение пневмонии
Лечением неосложненных форм пневмонии могут заниматься врачи широкого профиля: терапевты, педиатры, семейные врачи и врачи общей практики. Тяжелое состояние пациента требует госпитализации, желательно в специализированные стационары (пульмонологическое отделение).
Показания к госпитализации при пневмонии:
1. Данные объективного осмотра: нарушение сознания, частота дыхания более 30 в минуту, снижение диастолического давления менее 60 мм.рт.ст., а систолического давления менее 90 мм.рт.ст., увеличение частоты сердечных сокращений более 125 в минуту.
2. Температура тела менее 35.5 С или более 40.0 градусов.
3. Снижение насыщения крови кислородом менее 92% от нормы.
4. Изменения лабораторных показателей: концентрация лейкоцитов менее 4 или более 25 на 109 на литр, снижение гемоглобина менее 90 грамм на литр, повышение креатинина более 177 мкмоль на литр.
5. Изменения на рентгенограмме: изменения более чем в одной доле, наличие полости, выпота в плевре.
6. Наличие очагов инфекции в других органах и системах (бактериального артрита, менингита, сепсиса и т.д.).
7. Декомпенсация сопутствующих заболеваний сердца, печени, почек и т.д.
8. Невозможность проведения адекватной терапии дома по социальным показаниям.
Препараты для лечения пневмонии
Основу лечения пневмонии составляет применение антибактериальных препаратов. Выбор препарата, его дозировку и длительность применения определяет врач, в зависимости от возраста пациента, особенностей клинической картины пневмонии и наличия сопутствующих заболеваний. Чаще всего для лечения пневмонии требуется комбинация из двух антибактериальных препаратов.
В настоящее время для лечения пневмонии используются следующие фармакологические группы антибиотиков: макролиды (например, кларитромицин, макропен, фромилид, азитромицин, сумамед, хемомицин, вильпрафен), пенициллин и его производные (например, амоксиклав, флемоклав, флемоксин, аугментин, ампиокс и т.д.), цефалоспорины (препараты: цефазолин, супракс, роцефин, зиннат, фортум, цефиксим, цефалексин, цефатаксим, цефтазидим, клафоран, цефепим, цефтриаксон), респираторные фторхинолоны (левофлоксацин, спарфлоксацин). Средняя продолжительность антибактериальной терапии составляет не менее 7-10 дней.
При наличии кашля с мокротой назначают отхаркивающие и разжижающие мокроту препараты. Препараты выбора АЦЦ, флуимуцил, лазолван, бромгексин.
Профилактика пневмонии
Режим постельный, в стадию выздоровления – полупостельный. Категорически нельзя курить. Необходимо достаточное употребление жидкости. Рекомендуемые нормы – не менее 2,5-3 литров в сутки. В суточном рационе должно быть достаточное количество белков и углеводов и витаминов, особенно А, В и С. Большинству пациенту принесёт пользу дыхательная гимнастика.

